2024.04.18
1週間前のブログで、
数か月ぶりにインフル、コロナがともにゼロになった、
などとうれしげに書いたが、
それでフラグが立ってしまったのか。
また、今週からインフルエンザBもコロナもぞろぞろ出てくる。
発熱で来られたお父さん。
検査の結果、新型コロナがくっきり陽性反応。
周囲にインフル、コロナはいないと言ったが、
よくよく訊くと数日前に子供が発熱。
小児科に連れて行ったが、ちょっと様子をみましょうと言われ、
翌日には解熱したのでそのまま放置。
コロナのお父さんと一緒のクルマで来ている、
上の兄も微熱、
お母さんはのどが痛いが熱はないという。
じゃあ、全員調べてみましょうと検査すると、
熱のないお母さんと熱の下がった弟はコロナ陽性。
そして、小学生のお兄ちゃんの方は、
なんとインフルエンザBが陽性であった。
そして、3日後熱が下がったコロナの弟が再び発熱で来院。
今度は果たしてインフルエンザBに陽性反応が出た。
この分では、まだまだおさまらないなあ。


2024.04.05
4日目が経過し、いまだ無症状。
津波警報は注意報に格下げされたが、
あいかわらず妻とは家庭内別居状態。
「キッチン空きました。」とか
「お風呂出ました。」などと、
すべてドア越しの会話。
体調のほうはもうすっかり良くなったらしい。
今朝は一人で朝の散歩に行ったら、
向こうから歩いてきた人に声をかけられた。
えっ、と思って顔を見たら、妻であった。
てっきり家で寝てると思っていたので
いきなり路上で会ってビックリ(◎_◎;)
まあ、散歩なら人にうつすことはないだろうが、
例のでっかいカメラを提げていた。
確かにだいぶ体調はいいようだ。
だが、明日、土曜日もワタシ一人で働きます。(T_T)


2024.04.04
本日4月4日の診療も、ワタシ1人だったため
待ち時間等大変ご迷惑をおかけしました。
今のところ、ワタシ自身に関しては全く無症状。
発熱、倦怠感等の全身症状はもちろん、
咽頭痛、セキ等の局所症状もありません。
免疫力の低下を避けるべく、
激しい運動を避け、アルコールを控えめにして夜は早く寝るので、
かえって体調が良いくらいです。
果たして、このまま逃げ切れるのか?
津波到着予定時刻はすでに過ぎていますが、
まだ隔離は続けており、油断はできません。
それに加え、外来でもらわないように気を付けなければ。
発熱、倦怠感の申告がある人はクルマで待機していただきますが、
最近花粉症がピークなので自覚がない方がいます。
今日も、鼻水、鼻づまりでノドも痛い、という大人の方。
この時期の花粉症でノドが痛いことは大変多いのですが、
アオッパナも出るので副鼻腔炎があるかもしれませんね。
風邪ひいた覚えはありませんでしたか、と訊くと、
3日前の夜に38℃熱が出たと。
すぐ翌朝下がったのでご本人は全く気にされていなかった様子ですが、
念のため検査をしてみるとインフルエンザB型がクッキリ。
まだウイルス、ウヨウヨです。
アブナイ、アブナイ。
ご本人もビックリで感染経路は全く不明らしい。
このような方に鼻の処置などして、
クシャミでもされた日には、もうこっちはイチコロです。
いたるところに地雷があるので、
毎日ビクビクです。


2024.03.26
子供の急性中耳炎はごくありふれた疾患であり、
毎日何人も診察します。
しかし、15年位前から、耐性菌の増加により、
急に治療困難な疾患になりました。
今までの治療法の見直しが行われ、
2006年に初めて小児急性中耳炎診療ガイドラインが作成されました。
その後も難治性中耳炎は問題が続き、
そのガイドラインは何回も改訂されてきました。
2006年の初版のあと、
その後、2009年、2013年、2018年に改訂版が発表されました。
難治性中耳炎についてワタシがNHKのクローズアップ現代の取材を受け
全国放送されたのは2015年のことでした。
ガイドラインは現在は2018年版が用いられていますが、
今年2024年版が出るそうです。
3年、4年、4年のインターバルで改定されてきましたが、
今回6年ぶりです。
昨年の別府の小児耳鼻咽喉科学会で、
そのプレビューを聴講してきました。
大きな改正点の一つは、
初期において抗菌薬非投与で経過観察するのは一緒ですが、
症状、経過から抗菌薬必要と判断した場合、
最初から常用量ではなく、高用量を投与するようになった点です。
これは従来のガイドライン。
表の真ん中辺「AMPC常用量」が「高用量」になるそうです。
常用量とはクスリの能書きにこの量で使いましょう、
と記載されてる量。
高用量は、そのほぼ倍量を言います。
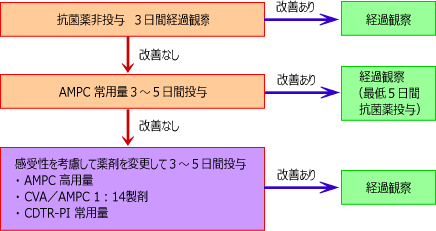
中等症以上では従来から高用量でした。
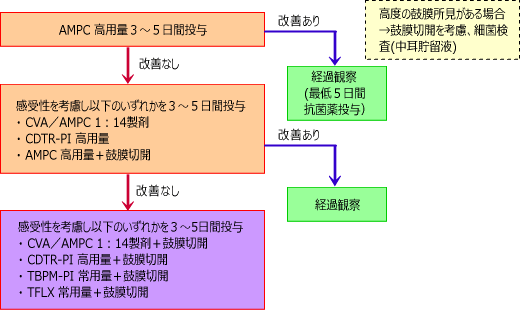
ガイドラインというのはあくまでガイドラインであり、
規則や法律ではありません。
実は、当院では以前からAMPC常用量は用いず、
抗菌薬が必要となった場合、最初から高用量を処方していました。
抗菌薬というものは、病原菌があってこそ使用すべきで、
風邪の病原体であるウイルスには無効なので、
風邪であれば抗菌薬は使用すべきではありません。
しかし、急性中耳炎のような細菌感染となれば、
病原菌が皆殺しになるような投与法が必要です。
なので、抗生剤は必要な時には十分量を集中的に、
が使い方のコツです。
生き残った菌がいると耐性化して、
今度は抗生剤が効きにくくなることがあるからです。
それでも子供が熱を出すたびに
抗生剤を常用量、短期間処方するお医者さんの、
まだなんと多いことか。
意味がないばかりでなく、有害な処方です。
耳を診ないのは診れないから仕方がないにしても、
口の中も見ないで抗菌剤を出す医者がいる。
なので、今回の改定は、
まさに我が意を得たり、という内容です。
むろん、以前の細菌検査でAMPC耐性の菌を持っている子供さんに対しては、
最初からそれの菌にあった抗生剤を投与するようにしています。
中耳炎が治癒すると、中耳からは菌はいなくなりますが、
鼻腔には菌が常在してるので、
同じ菌が中耳炎を起こすのが普通です。
抗菌薬の投与については、
その選択理由を毎回説明するようにしています。
しかし、現時点の大問題は、
抗生物質をはじめとした薬剤不足がまだまだ続いていて、
最初から高用量で、などというと、
ますます薬が足りなくなっちゃうかもしれないという点だなあ。


2024.03.15
最近、こういうの多いです。
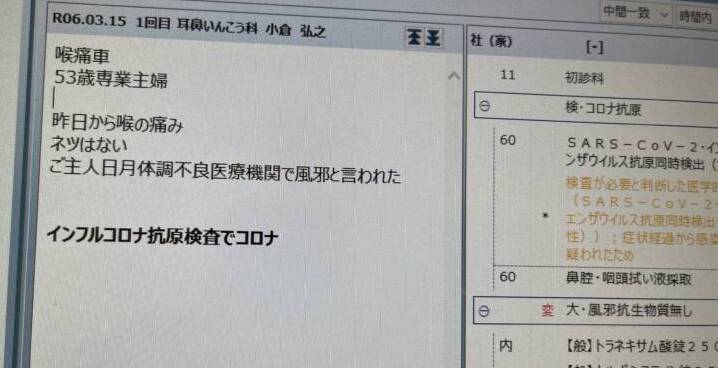
熱の出ないコロナ、けっこう増えてます。
もはや「発熱外来」という名称は廃止した方が良い。
コロナを疑うポイントは、
咽頭痛が強かったり、全身倦怠感が強いわりに、
口蓋扁桃の腫脹があまりないこと。
最近はノドの痛身を訴える大人の人は、
とりあえず待合室ではなくクルマで待機してもらっています。
やはり患者さんの喉をきちんと診る、
というのは診断の基本です。
発熱者、喉が痛いと訴える人の喉を診もしない医者はダメ医者だ。


2024.02.20
最近、インフル、コロナに加えて花粉症の季節になり、
外来がたいへん混雑しています。
この間は終業時間が午後9時半になってしまい、
職員の方からネット受付枠の縮小要請がありました。
働き方改革の流れもあり、
その辺の要望もくみ取らなければならいので、
試みとして花粉症シーズンのネット受付枠を、
半日で100人に縮小しました。
ネットでの朝7時半からの午前枠、昼12時からの午後枠は、
それぞれ100人に達した時点でいっぱいになるので、
ネット受付予約がとれなかった方は
受付時間内に直接お越しいただき受付をしてください。
通常通り診察受付ができます。
ネット受付をした方は、待ち時間を見て
遅れないようにお越しください。
外来の状況を見ながらまた検討いたしますので、
とりあえずよろしくお願いいたします。


2024.02.18
ここに来て関東地方は花粉シーズンに入り、
外来は年に一度、花粉症の薬を取りにくる患者さんで
たいへん混雑しています。
今年は暖冬の影響で、いつもはバレンタインデー過ぎからね、
といってるのがすでに本格的に飛んでいます。
その一方で、インフルエンザ、コロナも流行が続いており、
発熱で受診→検査でインフルエンザ、あるいはコロナと診断
→インフルエンザの薬、あるいは解熱剤を処方
→ついでにカルテの過去のアレルギー検査結果から
花粉症の薬を3か月分同じ処方箋に、
というパターンの患者さんが非常に多い。
こんな経験は初めてです。
患者さんにとっては一回で済んじゃうので、手間が省けるし、
コロナあるいはインフルエンザで5日間の自宅待機になるので、
その間、花粉を浴びないので花粉症の症状もリセットされる、
という一石二鳥効果もあるのですが。
最近特に、発熱したが1日で解熱したという方、
あるいは熱はないがノドが非常に痛く体がだるいという方、
微熱があったが花粉症のせいだと思っていた方、
の新型コロナ患者さんが非常に多いので気を付けてください。


2024.02.08
雪の降った月曜日、火曜日でしたが、
患者さんはやや少ないとはいえ、
150~170人は来院されており、
なんといってもコロナが多い。
ここのところインフルエンザのA型はあまり出なくなり、
B型が主流です。
しかし、コロナ陽性者、月曜日は17人。
来院者の1割強がコロナということか・・・(>_<)
新型コロナの第10波といっていいのでしょうが、
マスコミはあえて(?)その言葉を使いませんね。
この記事書いたのは2022年。
このときはまだ第7波だったのか。
しかも陽性者はわずか(?)7人。
むろんインフルなどはない。
溶連菌もけっこう多いです、
発熱外来を標榜しながら、
駐車場で鼻に綿棒突っ込むだけで、
ノドも見ない病院、いまだにあります。
内科小児科で中耳炎はわからなくても、
口の中くらいはみれるだろ。
ノドの痛みが取れず当院に来院するケースで
溶連菌感染症や伝染性単核球症の患者さん結構いますし、
この間は扁桃周囲膿瘍の切開をしました。
駐車場でインフルコロナ同時検査で
インフル陽性なら、タミフル、リレンザ、
コロナ陽性、あるいは陰性ならばトランサミンとカロナール。
そんな診察で発熱外来を標榜しないでいただきたい。
中には、その検体採取自体も、
医者がやらず看護師さんがやってる病院もあるという噂もあるが、
それでは、まったく医者の意味がないので、
まさか、そんな病院は無いと思いたいが・・・。


2024.01.25
このブログを書いてから約2か月。
ようやく、新しい椅子が納入されました。
今回は以前にはなかったニューカラー、ピンク。

乞われたのはオレの方の椅子なのだが、
今回ピンクを注文したので、
新しい椅子は副院長側に設置してもらい、
ワタシは、その「おさがり」を使います。

多少は機能的な改善はあるが、
上昇、下降、リクライニング、回転の機能は
古い椅子とほぼ同じ。
まあ、診察台なので、シート・ウォーマーとか
脱出装置がついてるわけではない。
中には脱出装置があるといいと思う子供たちも少なくないと思うが。

この間注文したクルマは、この椅子1台のたった2倍の値段だが、
電動シートはヒーター付きで2台あり、
後席、トランク、オーディオ、ドラレコがつき冷暖房完備で、
かつエンジンもついてて走るんだがなあ。











