2020.12.02
風邪のシーズンを迎えて、新型コロナウイルスの第三波が襲来、
県内でも1日二ケタの陽性者が出るような状況になってきました。
一方インフルエンザの方は厚労省の発表で
11月16から22日までの累計が全国で46人と、
昨年同期の15,390人と比べると激減しています。
インフルエンザは不顕性感染が少なく、
症状が出ていない人からの感染力は弱いと思われるので、
このまま国民みんなが感染予防に徹すれば、
ほとんど出ないんじゃないかと思います。
その点、新型コロナウイルスは無症状の人が多く、
発症前からも感染力があるということで、
一定の対策をしていても完全には食い止められないということのようです。
生存、拡散が生物としての目標であるとすれば、
新型コロナウイルスはインフルエンザウイルスよりも
よっぽど「成功している」ウイルスであるといえますね。
ここにきてわかってきたことがいくつかあります。
ひとつは、やはり新型コロナウイルスは飛沫による
ヒトからヒトへの感染が圧倒的に多いであろうということ。
クラスターなどの発生状況を見ていると、
会話や歌などを介した飛沫、もしくはマイクロ飛沫が、
感染のメインであり、
モノを介して感染することはほとんどないんじゃないかと思います。
なので、3密を避ける、会食・呑み会を避ける、
全員でマスクをかける、ということは大いに効果があるが
ドアノブを消毒する、とか、釣銭をトレイで渡す、
などには、たいした意味はないような気がします。
たとえば、デスクに付着したウイルスを調べたら、
6時間経ってもまだ一部生存していた、などという実験結果があっても、
そのデスクのウイルスが舞い上がって気道に入ることは無いので、
皮膚からは感染しないことがわかっている以上、
手洗いさえしていれば
それほど恐れる事実ではありません。
なんなら、その机を直接舐めたら果たして感染するか、
なんていう実験結果を見てみたい。
やっぱ、空気中に浮遊するウイルスを直接吸い込むことがヤバいでしょう。
さらに吸い込むウイルス量にもかかわってきます。
ワレワレには自然免疫というものがあり、
たとえ新規の病原体でも、とりあえず処理する力があります。
ただ、一時に侵入するウイルス量が多いと、
処理が間に合わないうちにウイルスが増殖をはじめ、
感染、発症、ということになります。
なので、ウイルスを一匹も入れない、ということではなく、
一時に大量に入れない、入る量を減らす、
ということが大変重要。
むしろ、少しのウイルスを繰り返し浴びると
予防接種と同じ免疫獲得ができることもあるとも考えられます。
見えない敵との戦いですが、
経験を重ね、事象を分析することによって、
ここにきて何となく実体が見えつつあります。
相手が見えれば戦い方も見えてくるわけで、
思い出されるのはウルトラセブン第1話「姿なき挑戦者」。
この話では見えないクール星人の円盤に手をやきますが、
特殊噴霧装置で可視化できるようになると、
意外とクール星人弱かった、みたいな感じ。
アタマを使ってウイルスと戦いましょう。


2020.11.18
マスク、手袋、フェイスシールド、ガウン、届きました。

この冬、各医療機関は、
①インフルエンザの診断、新型コロナウイルスの診断を行う
②インフルエンザは診るが新型コロナウイルスの診断はしない
③どっちも拒否
の3択のどれかを選び、お上に届け出なければいけない、
ということになりました。
今期インフルエンザの迅速診断を行うためには、
新型コロナウイルスに対するのと同じ装備をしなくてはならないので
当院は①を選択。

やはり耳鼻咽喉科医として、
発熱患者を一切見ない、という選択肢はあり得ないので、
ホントはやりたくないけどやらねばならない。
医者はたとえ個人営業であっても、
営利追求よりも社会的な責任を負わねばならない、
というのがワタシの考えです。
検査は院内に専用の検査室を設けられないので、
駐車場で患者さんはクルマに乗ったまま検査、
ということにしました。
新型コロナウイルスの感染拡大が連日報道されていますが、
インフルエンザが流行らないことを望みます。


2020.11.05
インフルエンザワクチンの接種を毎日やってますが、
泣く子、泣かない子、暴れる子、さまざまで楽しい。
小児科のお医者さんのブログで、
子どもに必ず注射をすることを話してから来てください。
注射についての説明しないで注射を打ちに来ると
診察室でいきなり暴れだすので困ります、
というのがありました。
まあ、暴れる子もいるけど、
それで困ったことは、まずないなあ。
その一番の違いは、診察室の椅子でしょう。
内科、小児科の場合はお医者さんは
自分は背もたれのある椅子に座っていますが、
患者さん用の椅子は背中の聴診をする関係上、
背もたれのない、丸い椅子がほとんどでしょう。
1脚数千円~1万円くらいでしょうか。
これでは、子供が暴れたときに固定するのはムズカシイ。
それに対し耳鼻咽喉科診察室の椅子はご存知の通り
背もたれ、ひじ掛け、ヘッドレストのついた、
上下可動、前後可倒式のがっちりしたもの。
暴れる子供は親御さんないしは、スタッフが抱きかかえ、
さらに周囲から二重三重の手で抑え込むので、
3秒足らずで済む予防注射なんかは造作ない。
もともと、耳鼻科にかかる子は
未就学児の場合は耳症状のあるなしにかかわらず、
全員、診察時は鼓膜を観察します。
中耳炎の有無や、過去の中耳炎罹患の様子は、
セキやハナミズだけの子供の診断にも重要だからです。
そのためには邪魔になる耳垢をとって、
鼓膜を明視下に置かなければなりません。
中には当然嫌がって暴れる子が多いわけで、
これを日常的に行ってる耳鼻科のスタッフは、
暴れる子供を固定する技術も腕力(?)も身につけています。
耳垢をとるだけでなく、
鼓膜切開をしたり、
さらには鼓膜にチューブを入れたり、
そういった顕微鏡下の小さい子供の耳の穴の奥の
コンマ数ミリの作業に比べたら、
上腕への皮下注射など目をつぶっても出来ます。
大暴れする子供の予防接種は耳鼻咽喉科にどうぞ。
腕に自信のスタッフと、
1脚150万円もする治療椅子でガッチリホールドいたします。(≧◇≦)


2020.11.04
インフルエンザワクチンの65歳以下の接種解禁になって、
毎日数十人ずつ注射をしています。
足利市も補助が出るので、自己負担は少なくなってるようです。
インフルエンザ予防接種の値段は、と事務に訊かれ、
去年と同じで、と答えただけなので
いったいウチはいくらだったのか忘れちゃったし、
いくら補助出てるんだかも、
ワタシは把握してませんが、
粛々と打つだけです・・・。
ところで、インフルエンザはコドモは2回、オトナは1回です。
ナゼだかご存知ですか。
ワクチンというものは、
そもそも無毒化~弱毒化した病原体を身体に入れることによって、
その病原体に対する免疫、具体的には抗体を身体に産生させるものです。
抗体は「獲得免疫」といわれますが、
大人の場合は過去に(発病しなくても)
人生経験が豊富で
インフルエンザウイルスに接触した経験がある可能性が高いので、
1回注射すると、身体がすぐ「思い出して」抗体の産生をすることができます。
ところが子供は過去に接触した可能性が少ないので、
1回注射しても、身体の方がまた忘れてしまい、
次第に抗体産生をやめてしまう。
ホンモノのウイルス感染ではないのでインパクトが弱いんです。
そこで4週間くらいたって、身体が忘れかけ始めるころに、
オイ、忘れてねーだろうな、コレだぜ、
と、もう一回ワクチンを「追いがけ」するわけです。
これを「ブースター効果」といいます。
そういう意味では2回目の接種は
1~4週間後といわれていますが、
あまり早いとブースター効果が弱く、
4週目くらいが最も効果的といわれています。
ウチの子、小5ですが体重が60キロ近くあるんですけど、
2回打たなきゃダメなんですか、
と、訊かれることがありますが、
問題は身体の大きさでは無くて、「経験値」です。
わが国では12歳以下は2回、13歳以上は1回接種、とされていますが、
WHOは9歳以上は1回接種を推奨、
米国のCDCも同じく9歳以上は1回接種としたうえ、
前の年にワクチンを打った場合は、
生後6カ月から8歳でも1回でいいとしています。
そういう意味では前の年インフルエンザに罹った子は
1回の接種でイイか、という話がありますが、
インフルエンザワクチンはA型2種、B型2種が混合されていますが、
前年にインフルA型に2回、B型に2回罹った
12歳以下のコドモっていったい日本にいるのか?
たまに1シーズンにAとBに両方かかる子は見かけますけど。
さてブースター効果がなければ、
オトナでも次第に抗体価は減っていきます。
インフルエンザワクチンを打って、
1~3か月のうちにインフルエンザが流行すれば
それが「ブースター効果」になりますが、
流行しなければそのまま抗体は消えていきます。
お母さんの中には、わが子に早く免疫をつけようと、
10月の初めに1回目を打ってもらい、
2回目は2週間もすれば打てるよ、とお医者さんが言うので、
早々と2回接種して、もうカンペキ、と思っていると、
実は2回目のブースター効果も早すぎて不十分だったところに、
インフルの流行もないので、
今年のうちにワクチン効果が切れちゃうということも・・・・。(゚Д゚;)


2020.10.26
26日から、65歳以下の方のインフルエンザ予防接種が解禁になりました。
初日は40人位打ったかなあ。
65歳以上の方は10月初めから接種できるのですが、
やはりこの年代の方は内科で打つ場合が多いようで、
当院では数日おきにパラパラと接種する方がいるくらいだったので
イキナリ増えた感じ。
でもまあ、そんなに焦って打つこともないと、
個人的には思いますが・・・・。
大人は1回、子供は2回接種なので、連れてくる親御さんは
子供さんの2回目の時に一緒に打つパターンが多いのだけれど、
今年は、親も一回目から一緒に注射、
という家族が多いような気がします。
これも、マスコミにあおられているんだろうなあ。


2020.10.03
さて、気になるwithコロナで迎えるインフルエンザシーズンですが、
どうなるんでしょうか。
正直に言って、確かなことは何一つワカリマセン。
なんせ、基本、新規のウイルスなもんで。
ただ、いくつかの推測は出来ます。
まず、この冬はインフルエンザの大流行はないだろうということ。
インフルエンザは新型コロナウイルスと同じく接触や飛沫を介しての
ヒトヒト感染です。
まず、これだけ、マスク、手洗い、発熱者の隔離が浸透していれば、
インフルエンザの感染力を持った人が
市中に出歩く可能性は、今までのシーズンより格段に低い、
と思われます。
今までは、多少熱があっても
インフルエンザかもしれないけど、
たぶんただの風邪だろう、ということで
会社や学校に行っちゃう、という人が少なくありませんでした。
また、たとえインフルになってもタミフル飲めばいいや、
と、自宅待機や家庭内の隔離もそこそこであった場合が多い。
この冬は、多分そうはならない。
現時点での印象としては、
感染力は新型コロナウイルスの方が高く、
発症率は季節性インフルエンザの方が高いと思われます。
なので、この感染対策の行きわたった現状では、
有症者が主として感染源になるインフルエンザは、
無症候者の感染が多い新型コロナウイルスに比べて広がりにくいと思われます。
むろん、まったく出ない、ということはないでしょうが、
少なくとも大流行にはならないだろう、と考えられます。
それと、ウイルス干渉、という現象があります。
あるウイルスの流行が起こると、
それまで流行していたウイルスの流行が抑えられ、
同時流行はしない、ということは
これまで数多く実証されています。
実際に新型コロナウイルスの流行が、
冬の季節性インフルエンザの流行シーズンと重なった
南半球の国々では、
今年のインフルエンザ患者数が激減した、といわれています。
中にはインフルエンザと新型コロナウイルスの同時感染という症例も
海外では報告されていますが、
あくまでも「貴重な症例」「稀有な報告」であり、
普通には起こらないことです。
その意味でもインフルエンザのワクチン接種を
急ぎ過ぎることはありません。
インフルエンザのワクチンを打って抗体ができ、
インフルエンザに対してある程度の免疫がつくまでには
だいたい2週間程度かかるといわれています。
そして、その効果は朝のテレビでは半年続く、なんていってましたが、
たぶんそんなには持続しません。
IgG抗体の寿命そのものは1カ月足らずですが、
予防接種により抗体をつくるシステムができます。
それを持続させるのは抗原への接触です。
つまり、ウイルスがいれば、体は抗体を作り続けますが、
ウイルスがいないと3か月くらいで抗体をつくるのをサボりだします。
なのでインフルエンザが流行していない中でのワクチンの効果は
流行している年よりも早く切れてくる、
と考えられます。
麻疹が流行していないため、
麻疹の予防接種の抗体価が下がって、再び罹患してしまう、
ということもありました。
つまり、あせってワクチンを打つのは考えもの、
ということになります。
といいながら、10月初めからばんばんワクチン打つ医療機関があると、
空打ちワクチンで、今期のワクチンが消費されて
必要な時に不足してしまうかも知れませんなあ。
ま、インフルが流行らなければいいんですけど。
あくまで、ワタシの予想ですので、外れたらゴメンナサイ。


2020.10.01
10月になり、秋冬の感染症対策を考えるシーズンです。
インフルエンザワクチンに関しては今年は事情が特殊です。
新型コロナウイルスの影響を受け、
インフルエンザとの同時流行を防ぐために、
インフルエンザワクチンの積極的接種が勧められていますが、
9月11日付で厚労省新型コロナウイル感染対策推進本部から
「今冬のインフルエンザワクチンの優先的な摂取対象者への呼びかけについて」
という書類が届きました。
それによると
①原則として予防接種法に基づく定期接種対象者(65歳以上の方等)の方々で
インフルエンザワクチンの接書を希望される方は10月1日(木)から接種を行い、
それ以外の方は、10月26日(月)まで接種をお待ちいただくよう、
国民に呼びかける。
②10月26日(月)以降は特に、医療従事者、65歳未満の基礎疾患を有する方、
妊婦、乳幼児(6か月以上)~小学校低学年(2年生)の方々で、
インフルエンザワクチンの接種を希望される方に対して、
接種できる旨を呼びかけることとする。
③なお、これら以外の方々についても、
10月26日(月)以降は接種をお待ちいただく必要はない。
というもの。
相変わらずお役所風の要領を得ない文書です。
この長ったらしい文章を意訳すると、
「インフルエンザワクチンの接種は慌てず焦らず順番に」
ということです。
新型コロナウイルスの関係で、
インフルエンザの流行を押さえたい厚労省は、
なるべく多くの人にワクチン接種をしてもらいたい。
ワクチンは今年、過去最大量の3178万本(約6300万人分)を用意できる見込みですが、
これが、10月1日の段階ですべて接種できるわけではありません。
インフルエンザワクチンは現在順次製造中であり、
全てが市場に出回るのはおそらく11月中旬以降。
なので、今、一斉にワクチン希望者が殺到すると、
いわゆる
「トイレットペーパー現象」
が起きます。
忘れもしない半年前、
トイレットペーパーが無くなるらしい、というデマによって
恐ろしい勢いで買い占め、買いだめが行われ、
トイレットペーパーはあっという間に姿を消しました。
実際には工場には十分な在庫があったのに、
流通が間に合わず、大騒ぎになりました。
そんなわけで、インフルエンザワクチンは去年と同じように、
適当な時期に打ちましょう、
というのがお勧めです。
次回、書きますが、
今シーズンは多分インフルエンザの大流行はないと思われますので、
冷静に対応してください。


2020.09.05
先週末の厚労省の発表。
ちょっとは期待していたのですが・・・・・。

要約すると、今まで発熱者が保健所等に連絡して指示を仰いでいたが、
これを直接かかりつけ医に電話相談。
そこでコロナの検査ができる場合は受診し、
できない場合は可能な医療機関を紹介してもらう、
ということ。
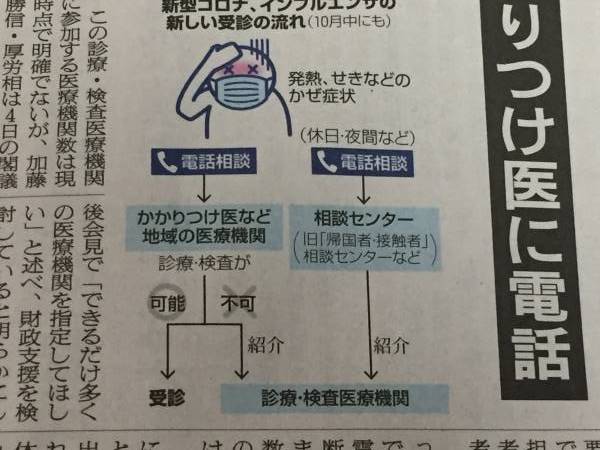
なんじゃあ、こりゃ。
要するに一般診療所や病院に「丸投げ」ということですね。
新型コロナウイルスが2類から外されない以上、
専用の検査室、専用の検査スタッフ、
PPEと呼ばれる完全防御の使い捨てガウンとフェイスシールド、
が最低限必要になります。
多くの診療所で、これを準備することはできないでしょう。
さらに医師が1人しかいないクリニックの場合、
これによって他の多くの患者さんの診察に支障をきたします。
なので、電話で診られません、というしかありませんが、
発熱者が多く発生する冬場では、
受付はこの電話対応で追われて大わらわでしょう。
しかも、その際の診療報酬は一切ありません。
ただの風邪もありますが、急性中耳炎や扁桃炎など、
耳鼻咽喉科でなければ対応できない発熱疾患も数多くありますから、
それらの人はまずどこかの病院で新型コロナウイルスの検査を受け、
陰性の場合、そこの病院では治療できないから、
あらためて耳鼻咽喉科を受診しなければなりません。
また、現行のままでは
一般のクリニックでインフルエンザの検査も受けられませんから
これも大混乱をきたすでしょう。
新型コロナウイルスをインフルエンザと同じ5類にしてもらえれば、
隔離など一定の対策をとったうえで、
診療所でもどんどん患者さんをさばくことができます。
もちろん、新型コロナウイルスの感染はコワイですが、
多くの医者は、やれといわれればやるでしょう。
現状では当院では患者さんに話を訊いたうえで
発熱患者さんの診察をしています。
急性中耳炎はもとより、アデノウイルスや溶連菌など様々な病気が発見されます。
しかし、インフルエンザが流行した場合、
この方針では、少しでも疑いのある発熱患者さんについては
断らざるを得なくなるということになってしまうのではないかと思います。


2020.08.31
足利市から今年のインフルエンザワクチンに対して
助成金が出ることになりました。
なんで?
WHOが新型コロナウイルスの感染拡大に伴い、
シーズン前にインフルエンザワクチンを接種をとくに推奨する、
という発表をしました。
他にも、そういった情報は上がってきており、
この冬、インフルエンザワクチンの接種希望者は
かなり増えるのではないかと見込まれます。
いっぽう、インフルエンザワクチンの生産量は
今シーズンは7%増の6300人分といわれますが、
果たしてきちんと行きわたるか心配な面があります。
一番心配なのは、このことによって
インフルエンザワクチンの買い占めを行う医療機関が出やしまいか
ということです。
これに乗じて一儲けしようとする不逞な輩が、
出てくる可能性があります。
それによって毎年行きわたっていた人に
インフルエンザワクチンがまわらない、
という事態が起こるかもしれません。
または、高齢者や合併症を抱えリスクのある人が、
インフルエンザワクチンを受けられない、
という事態が起こる可能性もあります。
そもそも日本の人口が1億2000万とすれば受けられるのは
ほぼ2人に1人。
しかも6300万人分のワクチンが一時期に出荷されるわけではありません。
出来れば、混乱を避けるために
2009年の新型インフルエンザの時のように、
政府や自治体が管理して優先順位を定め、
必要性の高いヒトから順番に摂取できるような体制があったほうがいいのでは。
助成金に対しては、
新型コロナウイルス対策で医療費がひっ迫している状況においては、
普通に患者負担でもいいのではないかと思っています。
自分をを守るための数千円なら払って当然、
と思うのですが。
ともかく、みなさん、冷静に。


2020.08.29
ワクチンと抗体のお話の続きです。
ここで「免疫がある」ということについて
考えてみましょう。
免疫には「自然免疫」と「獲得免疫」がある、
という話をしましたが、
「おたふくの免疫がある」などと言うときは
感染、あるいは予防接種による獲得免疫のことを指します。
つまり体の中に「おたふくかぜ」のウイルスに対する抗体があるので、
ウイルスが侵入しても、増殖する前にすぐにその抗体により処理されてしまい、
発症しない、ということです。
いっぽう、インフルエンザのワクチンを打っても、
インフルエンザにかかってしまう場合があります。
これはなぜでしょう。
これは3つのパターンが考えられます。
すなわち
①ワクチンを打ったが十分な免疫応答がなく抗体価の上昇が少なかった。
②抗体価は上がったが、それを上回るウイルスが侵入した。
③ワクチンとウイルスの型が違っていた
です。
③のパターンはともかくとして
①と②は本質的には同じことです。
どちらも侵入したウイルスの量が、
準備してあった抗体量を上回った、ということだからです。
仮に十分な量の抗体を持っていたとしても、
それを上まわる量のウイルスが侵入すれば防げない、ということです。
つまり、ここで強調したいことは、
免疫は(-)か(+)か、ゼロか1かではなく、
その間のいろいろなレベルがある、ということです。
インフルエンザワクチンは
インフルエンザにかからないためのワクチンではなく、
インフルエンザにかかりにくくしたり、
かかっても症状の重症化を押さえたりするワクチンです、
と毎年説明しています。
以前、ある冬、インフルエンザの流行期、
毎日のようにマスクなしで数多くのインフルエンザ患者さんの
診察をしていましたが、
ワタシがインフルエンザにかかることは全くありませんでした。
ところが、ある土曜日、当時小学生の娘が発熱。
迅速検査でインフルエンザ陰性だったので、
まあ、風邪じゃない、ということで様子見てました。
ところが月曜日になっても解熱しないため、
改めて検査したらインフルエンザ陽性。
その翌日の火曜日、ワタシは発熱。
娘と土日ほぼずっと一緒の部屋で過ごしたため、
おそらくウイルス量がワタシの保有する免疫の許容量を上回ったため、
普段はかからないインフルエンザにかかってしまいました。
まあ、免疫とはそういうものなので、
新型コロナウイルスは抗体がつきにくいウイルスのようですがら
かりにワクチンを打っても、
ウイルスを大量に浴びないような
注意、自粛は続ける必要があるでしょうね、残念ながら。









